痛みについて
こんにちわ!
患者さまと関わる中で、腰が痛い。膝が痛い。など痛みの訴えを聞く場面がよくあります。
術後だから痛いのか、安静時でも痛いのか、慢性的な痛みなのか。痛みにもさまざまな理由や種類があり、できる限り患者さまの痛みの原因を突き止め、痛みの訴えを軽減できたらなと思うこの頃です。
そこで、改めて"痛み"について学んで、
アウトプットしていこうと思います。
では、早速、、、
そもそも痛みとは
「実際に何らかの組織損傷が起こったとき、あるいはそのような損傷の際に表現されるような不快な感覚および情動体験」
国際疼痛学会による
と定義されている。
痛みって確かに不快ですが、私たちの体に備わっている以上、何かしら必要なものなんでしょうね笑笑
では痛みの種類は?
痛みはその原因によって何種類かに分けられます。
①侵害受容性疼痛(nociceptive pain)
②神経因性疼痛(neuropathic pain)
③心因性疼痛(psychogenic pain)
では、それぞれみていきましょう。
①侵害受容性疼痛とは
侵害刺激(機械的刺激、熱刺激、化学的刺激)により、侵害受容器が刺激されて起こる痛み。
ちなみに
・機械的刺激
→転んで捻挫したり、小指をたんすの角にぶつけたときに痛みを引き起こす刺激
・熱刺激
→熱いお湯に手を入れたときに引き起こされる刺激
・化学的刺激
→生体内にある化学物質の作用により痛みを発生させる刺激
侵害刺激は、体を傷つけるような刺激で、局所にブラジキニン、ヒスタミンなどの炎症メディエーターを誘導する。
ざっくりですが、刺激を受けてから痛みを感知するまでの流れを絵にしてみました。
手書きで見づらくてすいません、、

侵害受容性疼痛の役割は”危険を回避する”ことで、刺激に対して足を引っ込めたり、その後はその刺激に対して注意したりと大事な役割ですね。
この回避する動作は逃避反射に当てはまるような気がします。
Ex)歩いてて画びょうを踏んだときに
足を引っ込める
ドアノブを触ったときに静電気が
発生して手を引っ込める etc...
②神経因性疼痛とは
末梢神経や中枢神経の障害や切断により情報の伝達障害・感受性の変化が起きて痛みが発生する状態。
侵害刺激がなくても出現する痛み。
という点で侵害受容性疼痛と鑑別ができる。
特徴
・自発痛(spontaneous pain)
刺激を全く受けてないにも関わらず自覚する痛み
・アロディニア(allodynia)
普通、痛みを感じない程度の刺激でも痛みを感じること
Ex)風が当たる、物に触れる、温度の変化 etc...
・痛覚過敏(hyperalgesia)
侵害刺激に対する閾値が低下し、少しの痛みでも強く激しい痛みを感じる状態のこと
この、神経因性疼痛は多様な症状を呈すので鎮痛薬などの効果が期待できない難治性疼痛となりやすい。
これは、末梢神経、中枢神経、交感神経などに分けて考えられることも多い。
神経因性疼痛の原因と部位を表で表します。

③心因性疼痛とは
身体表現性疼痛障害ともよばれており、痛みの原因は無く、精神心理的な要因によって起こる痛み。
感情や情動面に重きをおいている疼痛で、これに対し抗うつ薬、抗不安薬、抗精神病薬に加え、心理療法などを含めた治療も必要になる可能性があります。
痛みにもぶつけて痛みが出たり、精神状態が関与したり、さまざまなものがあるんですね。
ということで、今回も最後まで読んで頂き
ありがとうございました!
次回は、痛みの発生メカニズムについてアウトプットしていきます。
正の相関・負の相関
こんにちわ!
PT3年目にも関わらず、文献などを読んでて、○○と○○の間には正の相関が認められるが○○と○○の間には負の相関が認められた。というワードが出てきて、何それ?どういう意味?と思いながらいつもスルーしていました。
様々な資料や文献などを読む際に、その意味を理解していないと、内容自体の理解も一部あやふやになってしまう気がします。
これから、分からないワードが出てスルーをしていかないためにも!!!
てことで、今回は
正の相関と負の相関について
やんわりアウトプットしていきます!!
では、早速、、、
正の相関とは
2つの変数の一方が増加するとき他も増加する関係があること。
goo辞書から引用
下の図で説明すると

・縦の軸がおつまみを買う量
・横の軸がビールを買う量
”ビールを買う量が増えると、おつまみを買う量も増える”
という傾向にあることを正の相関といいます。
特徴は、散布図を見たときに
右肩上がりになっていること。
相関係数で表すと「1」に近いほど"強い正"の相関があるという。
ちなみに、相関係数とは
相関関係の強さを表すものになります。
それに対し負の相関とは
2つの変数の一方が増加するとき他も増加する関係があること。
goo辞書引用
下の図で説明すると

"おつまみを買う量が増えると、ビールを買う量が減る"
という傾向にあることを負の相関といいます。
特徴は、散布図を見たときに
右肩下がりになっていること。
相関係数で表すと「-1」に近いほど"強い負"の相関があるという。
最後に相関関係なしとは
一方が増加しても、もう一方に増減の傾向がみられないこと。
下の図で説明すると

"ビールを買う量が増えても、おつまみを買う量に増減がない"
という場合のことを相関関係なしといいます。
特徴は、散布図を見たときに
散らばっている状態にあること。
相関関係で表すと「0」に近いほど相関関係なしといいます。
今回は、私の大好きなビールで例えてみました。
分かりにくい例えでしたらすいません。
ということで、
今回も最後まで読んで頂き
ありがとうございました!!
圧迫骨折③
こんにちわ!
今回は、圧迫骨折の保存療法の続きで、リハビリで使える、腹筋・背筋群の筋力トレーニングやストレッチ方法などをアウトプットしていきます!
まず、圧迫骨折への治療の原則
・安静と疼痛コントロール
これは、前回も記事にした、薬物療法による疼痛コントロールや骨粗鬆症に対する治療などです。
次に、圧迫骨折への治療の目的
・椎体への負担を軽減させること
・ROMexで可動域を確保し日常生活動作の制限を減らす
・コルセット装着による体幹筋の筋力低下の予防
あくまで個人的なものですが、、、
圧迫骨折では1つの椎体が潰れてしまうと、隣接する椎体にも負荷がかかり、ほかの椎体も圧迫骨折を起こしてしまう傾向にあります。
そのため、リハビリ介入時もそうですが、日常生活の中で椎体への負担を軽減させる動作や注意点を把握しておかなければなりませんね。
まず、圧迫骨折後のしてはいけない動作
・体幹の過屈曲・回旋
Ex)靴を履くときに前かがみになる
腰を曲げて下の物を拾う
お風呂で頭や足先を洗う際に前かがみになる
寝返りや起き上がりの際の体のひねり
後ろを振り向く動作 etc...
上記の動作を行うと、骨折部分への負荷がかかり、圧潰を進めてしまう危険性があるため注意が必要です。
では、どのように注意するか。
・靴を履くときは靴べらを使う
・腰を曲げずにしゃがんで物を拾う
・頭を洗う際は背すじを伸ばす、足先を洗う際は長柄ブラシなどの補助具を使う
・寝返りや起き上がりの際は、丸太様に体幹・下肢を同時に動かす
・腰をひねらず体全体で後ろを向く etc...
といったところでしょうか。
日常生活でよく行う動作が多いため、これらの注意点はしっかりと患者さまにお伝えすることも大事なことだと思います。
次に可動域の確保
圧迫骨折により胸腰椎の後弯変形が進むと身長が低くなり、円背といわれる姿勢になってしまうことがあります。
円背姿勢では
・頸椎前弯
・肩甲帯屈曲
・胸腰椎後弯
・骨盤後傾
・股・膝関節屈曲
と、ざっくりですが上記の特徴がみられることが多い印象です。
この姿勢が長期間持続することで、
前胸部(胸鎖乳突筋、斜角筋群、大・小胸筋)の短縮や腹直筋・腹斜筋群・腸腰筋の短縮が起こる可能性があります。
ですので、上記部分のストレッチやROMexなどで筋の柔軟性を高め、可動域の確保をしておくことで、急な動作時での疼痛の軽減や圧迫骨折後の腰痛の軽減につながるのではないかと思います。
それでは、ストレッチの種類をいくつか紹介します。
まずは前胸部のストレッチ

①頭の後ろに手を当てる
②肘をゆっくりと開いていく
③前胸部が伸びていることを確認しながら行う
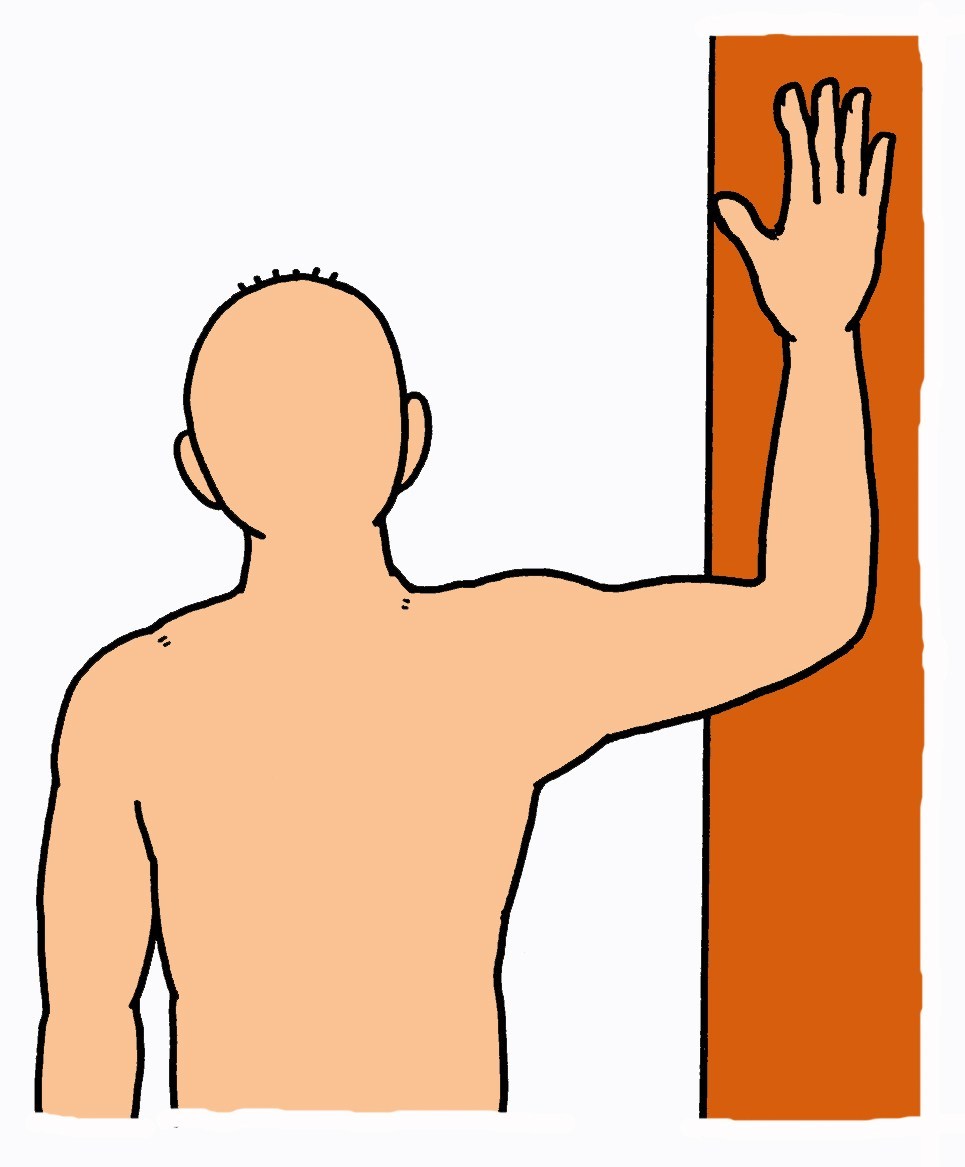
①壁やドアに前腕を当てる
②そのまま体重を前方に移動させる
③前胸部が伸びていることを確認しながら行う
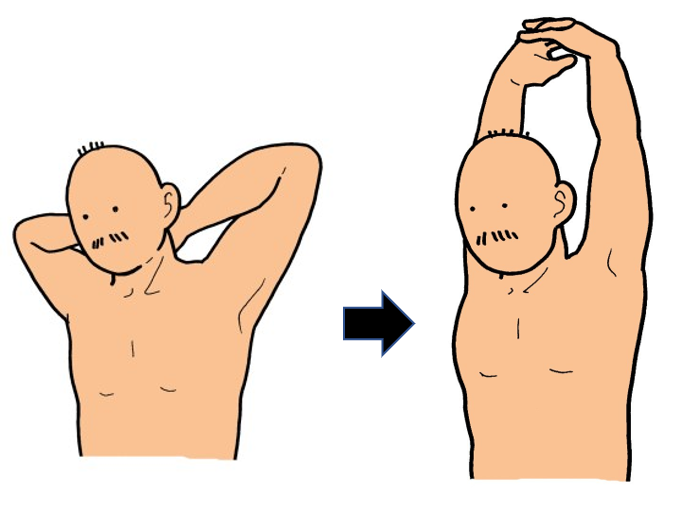
①頭の後ろで手を組む
②息を吐きながら手を上に伸ばす
③背筋が伸びていることを確認しながら行う
続いて腹部・背部のストレッチ
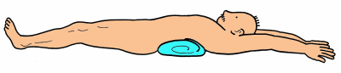
①背中に丸めたタオルを挟む
②両手をばんざいした状態でキープ
③腰背部の疼痛がない範囲で行う
④腹部が伸びていることを確認しながら行う
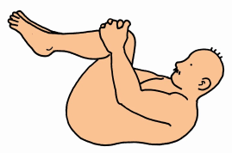
①両膝を抱える
②息を止めずにキープ
③腰背部の疼痛がない範囲で行う
④腰背部が伸びていることを確認しながら行う
最後に下肢のストレッチ
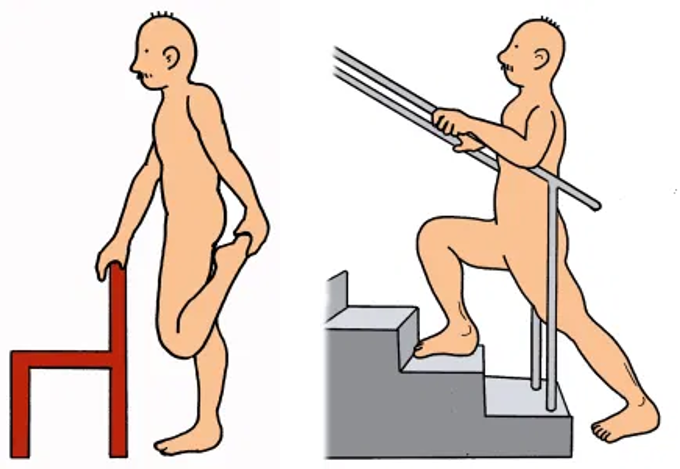
左図は椅子などの支持物をしようする場合
①股関節は伸展位
②膝を屈曲しつま先を持つ
③体幹が前傾しないよう意識
④片足立ちのため転倒注意
主に大腿直筋のストレッチ
右図は階段を使用した場合
①1.2段先の段に足をのせる
②体重を前方に移動させる
③体幹が前傾しないよう意識
主に腸腰筋のストレッチ
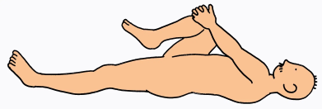
①片足を抱え込む
②対側下肢の膝が浮かないよう意識
他にもたくさんのストレッチがありますが、今回はざっくりと紹介しました。
ストレッチの時間は文献により様々な見解があり、100%決まったことがいわれていないため、ここには記載しませんが、個人的に様々な報告をみて、10-30秒がいいかなと思っています。
これはあくまで個人的な意見とストレッチする筋にもよると思いますので参考程度にしてください。
続いて、体幹筋の筋力強化
圧迫骨折受傷後はコルセットを装着していることが多く、体幹筋(特にインナーマッスル)の活動が低下してしまう傾向にあります。
それはなぜなのか。
そもそも、コルセットの効果として
①骨折部の動きを制限し疼痛を軽減させる
②腹圧を高め、体幹の固定性が高まり疼痛部位の負担が軽減される
が挙げられます。
特に②の腹圧を高めることに関して、
主に腹横筋や内腹斜筋の収縮により胸腰筋膜が緊張し、腰部多裂筋を中心とした伸展筋に緊張を与えて腰部脊柱の安定化や腹圧を高める作用があります。
コルセットを装着することで、その作用を補ってしまうため、腹横筋や内腹斜筋の活動する場面がなくなってしまい、筋活動が低下する傾向になってしまう。
コルセットを外す→腰痛が出現→痛いからコルセット装着
を繰り返し最終的にコルセットが手放せない、
慢性的な腰痛になっていく可能性もゼロではありません。
ですので、コルセット装着時から体幹筋のトレーニングを行い筋活動の低下を予防する必要があると思います。
それではいくつかのトレーニングを紹介します。
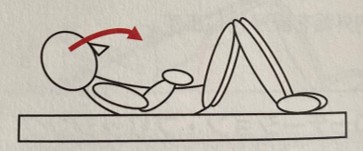
クランチ
①両膝を立てる
②おへそを覗き込む(肩甲骨が浮くぐらい)
③腹筋の収縮を意識しながら行う
腰背部の疼痛が出現するなら頭頚部の屈曲のみでもよい
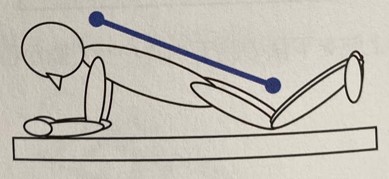
①前腕と膝をつく
②腰椎が前弯しないよう一直線に
③息は止めずにキープ
④難易度を高めるなら膝をつかずに行う
はじめは10秒から行い、徐々に秒数を伸ばしていく
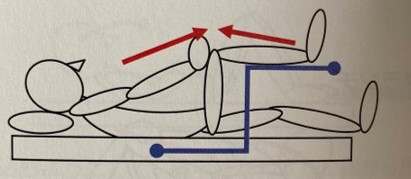
ニープッシュ
①股・膝関節は90°屈曲位
②膝と手でお互いを押し合う
③息を止めずに5秒程度実施
等尺性運動なので関節への負担は少ない
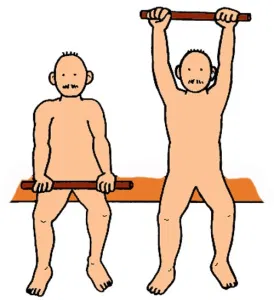
棒体操
①骨盤前傾位を意識
②息を吸いながら上肢を挙上
③息を吐きながら上肢を下す
④背筋の収縮を感じながら行う
肩関節のROM制限がある場合は可動範囲内で行う
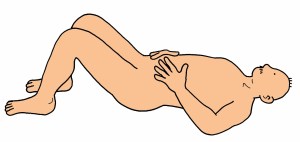
ドローイン
①背臥位or座位
②息を吸うときにお腹を膨らます
③息を吐くときにお腹をへこます
④息を吐ききるまでお腹はへこまし続ける
⑤ASISの内側に手を当て筋が硬くなるのを確認しながら行う
はじめは5秒間吐き続ける
慣れてきたら徐々に秒数を伸ばしていく
ちなみに
腹横筋と腰部多裂筋の同時収縮することで、胸腰筋膜の緊張と腹腔内圧の上昇により腰椎の分節支持力の増加が得られる1)
腹横筋の筋活動は四つ這いでの上下肢挙上、片脚ブリッジ、サイドブリッジ、自重での体幹屈曲運動よりも座位でのドローインのほうが高かった2)
との報告があります。
このことから、ドローインは腹横筋のトレーニングに適している。
また、腹圧上昇に伴い腰部の安定性向上やコルセットの役割を果たしてくれるため疼痛軽減にもつながるといえます。
一見シンプルなトレーニングですが、
とても重要なトレーニングだと私は思います。
トレーニングの種類はまだまだありますが今回はざっくりと紹介させて頂きました!
何かの参考になれば幸いです。
今回も最後まで読んで頂き
ありがとうございました!!
参考文献
1)菅俊光:腰椎疾患に対するリハビリテーション-運動療法とセルフトレーニングを中心に- 認定医-指導医のためのレビュー・オピニオン
2)Okubo Y,Kaneoka K,Imai A,et al.:Electromyographic analysis of transversus abdominis and lumbar multifidus using wire electrodes during lumbar stabilization exercises.J Orthop Sports Phys Ther,2010,40:743-750
参考書
・石部伸之著者 まるごと図解 背骨のしくみと動きがわかる本 Functional Anatomy of the Spine 秀和システム P128-134,142
圧迫骨折②
こんにちわ!
前回は、圧迫骨折の原因や受傷機転について
書かせていただきました!
今回は、圧迫骨折に対する治療について
やんわりアウトプットしていこうと思います!
では、早速、、
他の疾患でもいえることですが、受傷してからの治療手段としては主に"保存療法"と"手術療法"の2つに分けられます。
まず、保存療法としては、
・消炎鎮痛剤(薬物療法)
・骨粗鬆症の治療(薬やフォルテオ注射)
・コルセットの装着
・腹筋、背筋群の筋力強化
・腰背部、腸腰筋やハムストリングスのストレッチ etc...
などの方法があります!
手術療法としては、
・後方椎体間固定術(PLIF)
・経皮的椎体形成術(PVP)
・バルーン椎体形成術(BKP)
などの方法があります!
ほとんどの場合は保存療法から開始しコルセットによる外固定で椎体の安静を図り、薬物療法で骨粗鬆症に対する治療を行なっていきます。
腰背部の痛みが治まり、ある程度動けるようになれば、少しずつ起き上がり、筋力トレーニングやストレッチ、バランス練習や歩行練習などのリハビリを行なっていきます。
下肢のしびれや疼痛がひどく、保存療法で改善されない場合は、PLIF,PVP,BKPなどの手術療法を行うことがあります。
術後も疼痛の状況をみながら、リハビリを行っていきます。。
圧迫骨折の発症から手術までの流れはざっとこんな感じです。
では、安静中の"薬物療法"ではどのような薬を使用しているのか見ていきましょう。
①消炎鎮痛剤
NSAIDs(非ステロイド系抗炎症薬)
・体内で炎症などを引き起こすプロスタグランジンの生成を抑え、炎症や痛みなどを抑え、熱を下げる薬
副作用
・腹痛、吐き気、食欲不振、消化性潰瘍 etc...
・末梢血管の拡張により発汗を伴う解熱と視床と大脳皮質の痛覚閾値の上昇により、熱を下げ、痛みを緩和する薬
副作用
・過敏症(発疹)、吐き気、食欲不振、出血時間の延長 etc...
ちなみに、、、
他の一般的な商品としては、
・臨床現場で広く使用されているNSAIDsのひとつ
・1日80-200mg前後で使用される場合は、血流をよくする目的が多い
②骨粗鬆症治療
活性化ビタミンD1)
・小腸、副甲状腺、腎臓、骨、筋肉などに作用し、腸管でのカルシウムとリンの能動的吸収を促す
・骨粗鬆症に対するホルモン。日本では、閉経後の骨粗鬆症患者に選択的エストロゲン受容体モジュレーター(閉経後2年以上の骨粗鬆症患者で既存骨折の有無に関わらず新規骨折を有意に減少させ、椎体骨折抑制効果を示している。)が使用されている。
フォルテオ注射
・骨を作る細胞(骨芽細胞)の機能を活性化し、骨をつくる過程である骨形成を促進させることで骨粗鬆症による骨折などの危険性を低下させる
普段、薬局でみるものや聞いたことのあるものも使用されているんですね!
では、次は、"手術療法"について
先ほども3つの術式について記載しましたが、
近年よく行われる術式は
バルーン椎体形成術(BKP)です。

この術式は、
椎体内に風船を挿入し、潰れた椎体内を整えてからセメントを注入
する方法です。
風船を使用することで、椎体外、血管内、脊柱管内へのセメントの分散や誤注入がなくなり、安全性が高くなります。
また、手術での大きな切開はなく、針を通すために背中の2か所を数ミリ切る程度で術創部は小さいため、高齢者への負担が少ない方法になります。
ほかにも、
経皮的椎体形成術(PVP)
・2椎間以内の比較的経度の圧迫骨折に用いられる手術法
潰れた椎骨をセメントで整復する方法
後方椎体間固定術(PLIF)
・3椎間以上の圧迫骨折で用いられる手術法
左右もしくは両側の椎間関節を切除し、椎間板を摘出します。そこにケージという人工物を挿入し圧迫を解消し、ネジとロッドで骨を固定する方法
などを行う場合もあります。
手術を行う際は、できるだけ身体への負担が少ない術式のほうが、術後の経過も良好になるのではないかと思います。
ということで、今回はここまで!
次回は、圧迫骨折の保存療法の続きで、腹筋・背筋群の筋力トレーニングやストレッチ方法などをアウトレットしていこうと思います。
今回も最後まで読んで頂き
ありがとうございました!!
参考文献
1)西田憲記,久寿米木亮,坂本祐史:骨粗鬆症性脊椎圧迫骨折に対する治療 -保存的治療からBKPまで-
圧迫骨折
こんにちは!
今日もやんわりとアウトプットしていきます。
最近、圧迫骨折の方に介入する機会が多い印象です。
高齢になると、骨密度の減少や骨粗鬆症などにより骨がもろくなり、尻もちをついて骨折、くしゃみや咳をしただけでいつのまにか骨折をしている。なんてことも中にはあると思います。
そこで今回は、圧迫骨折の原因や発生機序などなどをアウトプットしていきます!
では、早速、、、
そもそも、
圧迫骨折
(Compresstion Fracture)とは

圧迫骨折
”骨粗鬆症に起因する高齢者における骨折の中で最も頻度の高い骨折”1)
だそうです。
では、その最も頻度の多い骨折となる原因は?
①骨粗鬆症(osteoporosis)
骨強度(骨密度+骨質)の低下により骨が脆弱化し骨折しやすくなった状態。
に分けられる。
ちなみに、
原因疾患が特になく、
加齢やそれに伴う閉経が基本要因
・老人性骨粗鬆症
・閉経後骨粗鬆症
続発性骨粗鬆症とは
特定の疾患や薬剤が原因
・甲状腺機能亢進症
・副甲状腺機能亢進症
・性腺機能不全
・関節リウマチ
・糖尿病
・慢性腎不全
・薬剤性(メトトレキサート、ヘパリン、ワーファリン etc…)
②外傷
強い外力によって椎体に圧力がかかり、骨折を起こす
Ex)交通事故、落下転倒 etc...
③病的椎体骨折
転移性骨腫瘍 etc...
の3つが主な原因となります。
高齢者では①骨粗鬆症によるものが大きく影響しており、若年者での椎体骨折は頻繁にはみられませんが、②外傷によるものが大きいのではないかと思います。
また、圧迫骨折での椎体の潰れ方には3つの種類があります。

椎体骨折評価基準(2012年度改定案)2)を参照にしています。
ちなみに、①楔状椎は
椅子から立ち上がろうとして
"尻もち"をついた形で転倒し
外力が椎体前部に加わって骨折する型
続いて②魚椎は
海綿骨量の減少が基盤にあり
あきらかな外傷がないのに
椎体上下面の中央部が骨折を起こす型3)
といわれているため、レントゲンなどで骨折部位を確認する際は、どのような型の骨折かを確認し、受傷機転の予測ができるのではないかと思います。
ちなみに、圧迫骨折の症状は
・腰背部痛
寝返りや起き上がりなどの体動時痛
・下肢の疼痛やしびれ
椎体の圧潰がひどく脊柱管を圧迫し
神経症状により下肢のしびれや
筋力低下につながる
・円背
椎体が圧潰すると、隣接する椎体にも
影響を与え、その椎体も潰れてしまう
そこから徐々に身長が低くなり、
円背、いわゆる猫背になってしまう
などになります。
症状は人それぞれですので、しっかり問診を行い患者さまの主訴を把握することも大事です!
また、圧迫骨折の方に介入する際は椎体前部が潰れていることも多いため脊柱の後弯変形が進み、円背に、、
円背になると、胸腰椎後弯、骨盤は後傾し後方重心傾向になってしまうため、転倒しやすくなってしまいます。
さらに腹筋群、腸腰筋などの短縮、脊柱起立筋群、大臀筋の筋力低下を招くため、リハビリでは体幹・下肢の筋力強化に踏まえバランス練習も行っていく必要があると思います。
私生活を安全に過ごしていけるために
転倒リスクの軽減、再受傷しないように
しっかり考えて介入していきたいですね!
最後はおおまかなことを書きましたが、
今回も最後まで読んで頂き
ありがとうございました!!
参考文献・資料
1)八木宏明,砥上恵幸,末村美恵・他:脊椎圧迫骨折患者の歩行能力を低下させる受傷前因子の検討
2)椎体骨折評価基準(2012年度改定案)
3)細田多穂,柳澤健編集:理学療法ハンドブック 改定第4版 第3巻疾患別・理学療法基本プログラム 協同医書出版社 P154
Papez回路とYakovlev回路
こんにちわ!
前回は"記憶の分類"についてアウトプット
させてもらいました!
今日は、その記憶や情動の回路について
ざっくりアウトプットしていこうと思います!
では、早速、、、
お題にもしていますが、
Papez回路とYakovlev回路
そもそもなんて読むねんって思いますよね笑笑
Papez回路→パペッツ回路orパーペッツ回路
Yakovlev回路→ヤコブレフ回路
と読みます!
では、Papez回路とは?
ざっくりですが、記憶に関与するしくみや回路
と考えられており、
と、神経線維の結合による
サークルを構成しています。

Papez回路
この神経線維循環路をPapez回路という。
無理にゴロ合わせすると、、
貝の乳頭見て退場かいっ!!
貝→海馬
の→脳弓
乳頭→乳頭体
見て→視床前核
退場→帯状回
かいっ!!→海馬傍回
変なゴロですいません笑笑
気を取り直して、次はYakovlev回路とは?
主に情動に関する回路
と考えられており、
扁桃体→視床背内側→帯状回前部→前頭葉眼窩皮質後方→側頭葉前部→扁桃体
というサークルを構成しています。
この神経線維循環路をYakovlev回路という。

Yakovlev回路
漢字だらけで難しいですね笑笑
こちらもゴロ合わせすると、、
へんっ!師匠!
退場前に眼科へ!と即答
へんっ!→扁桃体
師匠!→視床背内側
退場前→帯状回前部
眼科→前頭葉眼窩皮質後方
即答→側頭葉前部
こちらも分かりにくいゴロですいません、、
Papez回路(海馬)とYakovlev回路(扁桃体)の
存在があるからこそ、選択的に必要な
記憶のみを脳内に保存することができる。
例えばですが、
昔の狩りをしていた時代を想像して下さい。
Yakovlev回路(扁桃体)
・この回路がなければ人類は種族を保持することができなかった
どういうことかというと、
お腹が空いた
↓
すぐに食料を探しに行動する
この、お腹が空いたという感情から
すぐに行動すること。
これが主にYakovlev回路が関わっている。
Papez回路
すぐに行動ばかりしてては体力がもたない
じゃあどうする?
エピソード記憶をたどって、川に行けば
魚がいる!お腹空いたら川に行けばええ!
というように、
記憶をもとにして、むやみに行動せず
効率の良い行動を行う。
もう一度言いますが、こうやって、
お互いの回路が存在するからこそ
選択的に必要な記憶のみを脳内に
保存することができるんですね!
ということで、
今回も最後まで読んで頂き
ありがとうございました!!
参考書
病気がみえるVol.7 脳・神経 P34 MEDIC MEDIA
絵で見る脳と神経 しくみと障害のメカニズム 第3版 P36-37 医学書院
記憶の分類
最近、仕事で頼まれたことをすぐに忘れてしまったり、昔のことを思い出すのに時間がかかったりと、脳が老化してきてるのかと不安になる今日この頃の私です笑笑
そんなことを思ってるときにふと、"記憶"について復習しようと思い今日のテーマを"記憶"にしてアウトプットしていこうと思います!
では、早速!!
そもそも"記憶 memory"とは?
「過去に体験したことや覚えたことを忘れずに心にとめておくこと」
(goo辞書から引用)
その記憶は主に海馬 hippocampusという大脳辺縁系が重要な役割を果たしています。
また、記憶にも様々な種類があります。

記憶はまず、記憶の保持時間によって
短期記憶と長期記憶に分けられます。
短期記憶とは、数十秒・数分など短い期間だけの記憶。
ちなみに"感覚記憶"という、短期記憶よりさらに短い記憶があります。
この記憶は、【視覚(目)】【聴覚(耳)】【嗅覚(鼻)】【味覚(舌)】【触覚(皮膚・筋肉など)】などの感覚器から得た情報をとりあえずそのまま数秒間だけ覚えている記憶。
なのですぐに忘れてしまいます。
短期記憶にはワーキングメモリというものがあります。
ワーキングメモリ
・情報を一時的に保持し、意識的に操作する
ことができる記憶。
Ex)通販番組で見た商品をメモする
買い物で支払うときにその金額を見て
財布からお金を出すときの記憶
電話番号を覚える etc...
脳の責任領域は前頭連合野。
この短期記憶が海馬に保持されると、大脳辺縁系で海馬の先っちょにある扁桃体で
『快』or『不快』 『好き』or『嫌い』
などの判断を行い、喜怒哀楽などの感情が
生まれます。
このような反応を"情動"といいますが、
この情動をコントロールしているのが
扁桃体なのです。
下図参照↓

青い部分:海馬
ピンクの部分:海馬体
その先っちょ:扁桃体
ここで情動が大きいと、大脳皮質へと送られ
長期記憶になっていきます。
長期記憶は、陳述記憶と非陳述記憶に大別されます。
さらに陳述記憶には、
・一般的な知識に関する記憶。
Ex)りんごは赤い
1192作ろう鎌倉幕府
富士山は日本一高い山 etc...
脳の責任領域は海馬・大脳皮質など。
・『いつ、どこで、何をした』という
個人的な体験や出来事。
思い出。
Ex)昨日の晩御飯の麻婆豆腐美味しかったな
去年の今頃は沖縄に旅行に行ってたな
etc...
脳の責任領域は海馬・大脳皮質など。
次に非陳述記憶には、
手続き記憶・プライミング・条件付け
があります。
手続き記憶
・動作や行為における技能など繰り返すことで
『体で覚えた』記憶。
Ex)自転車の乗り方
歩行 etc...
脳の責任領域は小脳など。
・前に入力された情報が、その後の情報に
影響を与える記憶。
Ex)この文章を読んでみてください。↓↓
『最近、マンチカンが可愛くて携帯や
ネットでマンチカンの動画を調べて
マンカチンを飼いたいと思った。』
何か違和感はありませんか?
実は、最後の『マンチカン』という字が
『マンカチン』となっているんです。
大体の方は最後の文章も『マンチカン』と
読んでいたんじゃないですか?
これは、前に入力された情報(マンチカンという情報)が記憶されてその後の文章にもこの記憶が入力されているから、字が入れ替わっててもそのまま読んでしまうんです。
なんか面白いですよね笑笑
最後に条件付け
・特定の刺激に対して無意識に反応してしまうようにする学習方法。
Ex)梅干しを見ると唾液がでる
パブロフの犬 etc...
以上、記憶にもたくさんの種類があるんですね!!
臨床でも、この患者さんはどの記憶が障害されてるのかな?
短期記憶が曖昧やけど手続き記憶はあるな。
なら、残存している手続き記憶に対してアプローチしていこう。
脳画像を見て、海馬や前頭連合野が萎縮してないかな?
などなどを考えて介入できれば、認知症や記憶障害の方に対する
アプローチの幅が広がっていくのかなと思います。
今回も最後まで読んで頂き
ありがとうございました!!
参考書
1)病気がみえる Vol.7 脳・神経 P35-36